致编辑:
人疱疹病毒-6 (HHV-6)脑炎是同种异体造血干细胞移植(异体- hsct)后危及生命的并发症之一。早期诊断和干预对预防预后不良和后遗症很重要[1,2,3.].然而,HHV-6脑炎没有特定的神经症状,异基因hsct后早期进行脑脊液PCR检测HHV-6可能因细胞减少或出血倾向而犹豫[4].因此,HHV-6脑炎的诊断仍有问题。
最近的一项系统综述提示HHV-6脑炎与低钠血症的相关性[5].然而,由于大多数病例报告没有明确低钠血症和HHV-6脑炎的发病时间,尚不清楚之前的低钠血症是否是HHV-6脑炎诊断的有用标志。为了解决这一问题,我们回顾性分析了2018年4月至2020年12月期间在日本札幌Hokuyu医院连续134名18岁或以上的成人患者的血清钠水平动态和HHV-6脑炎发病率。本研究已获札幌北方医院机构审查委员会批准。
如果患者满足以下所有标准,则诊断为HHV-6脑炎:(1)存在中枢神经系统(CNS)功能障碍,其定义为出现时间和地点定向障碍、意识丧失、记忆丧失或抽搐,(2)CSF中HHV-6 DNA PCR结果阳性,(3)无其他确定的CNS功能障碍原因[2,6].每周至少检查三次血清钠水平。当异基因hsct受者出现中枢神经功能障碍时,应尽快进行HHV-6 DNA的脑脊液PCR检测。确定HHV-6脑炎的诊断日期为HHV-6 DNA PCR结果首次呈阳性的检测日。根据先前报道的HHV-6脑炎发病时的血清钠水平,低钠血症定义为130 mEq/L或以下[5,7].在患者和移植特征分析中,分类值比较采用Fisher精确检验,连续值比较采用Mann-Whitney U检验。在将死亡作为一种竞争风险时,用Gray方法估计HHV-6脑炎和低钠血症的累积发生率。在风险因素分析中,除了先前报道的风险因素外,采用了Fine-Gray比例风险回归分析,将低钠血症作为一个时间依赖的协变量[4,6].至少与边缘显著性相关的因素(P单因素分析中< 0.10)的患者进行多因素分析。为了评估每个发现的诊断价值,我们计算了敏感性、特异性、阳性预测值(PPV)、阴性预测值(NPV)、阳性检测结果的似然比(LR+)、阴性检测结果的似然比(LR−)和诊断优势比(DOR) [8].统计显著性定义为双尾P值< 0.05。所有统计分析均采用EZR ver进行。1.52(知医大学埼玉医学中心),这是R (R统计计算基金会,奥地利维也纳)的图形用户界面[9].
134例中位年龄53岁(范围19-72)的患者包括59例急性髓系白血病,31例急性淋巴母细胞白血病,22例骨髓增生异常综合征/骨髓增生性肿瘤,14例恶性淋巴瘤,3例成人t细胞白血病/淋巴瘤和5例其他血液系统疾病(补充表)1).在这些患者中,分别有29例、45例和60例患者接受了骨髓移植、外周血干细胞移植(PBSCT)和脐带血移植(CBT)。大多数患者(80.6%)接受骨髓清除调理方案。移植物抗宿主病(GVHD)预防方案和供体来源的分类汇总在补充表中2.综上所述,他克莫司(TAC)单独和TAC联合霉酚酸酯(MMF)主要用于CBT,移植后环磷酰胺联合TAC和MMF仅用于人白细胞抗原单倍相同的PBSCT。
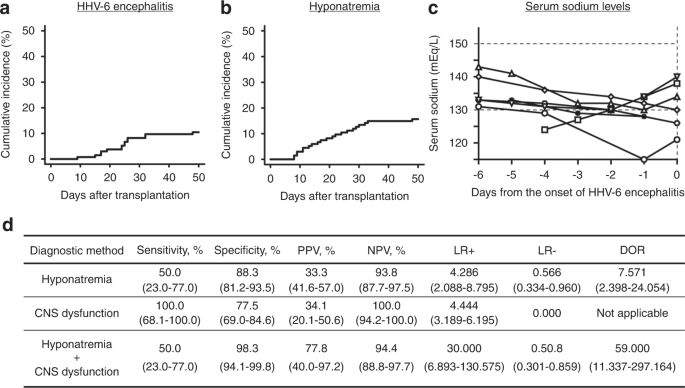
共14例(10.4%)患者在同种异体造血干细胞移植后的中位24天(范围9-48天)发生HHV-6脑炎。1).所有HHV-6脑炎在异基因造血干细胞移植后50天内发生,21例(15.7%)患者在此期间发生低钠血症,中位时间为19天(范围为8-48天)(图。1 b).抗利尿激素(SIADH)分泌不当综合征是异基因造血干细胞移植后低钠血症最常见的确切发病机制[10].虽然不是所有的病例都经过了测试来正式诊断SIADH, 14例HHV-6脑炎患者中有2例和120例没有HHV-6脑炎的患者中有1例被诊断为SIADH。在单因素分析中,CBT (HR 4.748, 95% CI: 1.087-10.490,P= 0.029),单用TAC预防GVHD (HR 8.064, 95% CI: 1.537-13.830,P= 0.005),低钠血症(HR 9.615, 95% CI 2.946-31.380,P= 0.0001766),作为时间依赖的协变量,与HHV-6脑炎的发展显著相关。在多因素分析中,低钠血症(HR 9.501, 95% CI 2.534-35.620,P= 0.0008399)被确定为HHV-6脑炎发生的显著危险因素(补充表3.).
此外,我们还研究了低钠血症是否可能先于HHV-6脑炎的发生。在14例发生HHV-6脑炎的患者中,7例(50.0%)患者在诊断为HHV-6脑炎前一周内出现过低钠血症(图。1 c).另一方面,21例低钠血症患者中14例(66.7%)未发生HHV-6脑炎。由此可见,低钠血症诊断HHV-6脑炎的敏感性、特异性、PPV、NPV、LR+、LR−分别为50%、88.3%、33.3%、93.8%、4.286、0.566(图1)。1 d).除HHV-6脑炎外,异基因hsct受体可能因许多其他因素而出现中枢神经功能障碍[11].事实上,在本研究41例中枢神经系统功能障碍患者中,27例(65.9%)有HHV-6脑炎以外的其他原因。CNS功能障碍诊断HHV-6脑炎的敏感性、特异性、PPV、NPV、LR+、LR−分别为100%、77.5%、34.1%、100.0%、4.444、0.000(图1)。1 d).因此,单凭CNS功能障碍在特异性方面不足以诊断。有趣的是,CNS功能障碍与低钠血症并存诊断HHV-6脑炎的敏感性、特异性、PPV、NPV、LR+、LR−分别为50%、98.3%、77.8%、94.4%、30.000、0.508(图1)。1 d).此外,与单纯低钠血症相比,该联合治疗显著提高DOR从7.571增加到59.000,提示CNS功能障碍与低钠血症并存可提高HHV-6脑炎的诊断准确性(图1)。1 d).
我们的研究表明,之前的低钠血症是在HHV-6脑炎发病前一周内特别观察到的,与之前的报道一致[7].此外,异基因hsct后低钠血症和中枢神经系统功能障碍的共存提示HHV-6脑炎,这一结合可能提示通过腰椎穿刺评估中枢神经系统疾病,从而更有效地早期启动抗HHV-6治疗。
目前的研究有几个局限性。首先,由于回顾性和少量研究,尚不清楚小于130 mEq/L的临界值是否适用于HHV-6脑炎的鉴别诊断。其次,我们没有评估其他可能影响血清钠水平的因素,如补液、利尿剂、呕吐和腹泻[12].
综上所述,我们的研究提示当异基因造血干细胞移植后低钠血症后出现中枢神经功能障碍时,发生HHV-6脑炎的可能性显著增加。当异基因hsct后出现低钠血症时,应密切监测HHV-6脑炎的症状。未来,我们需要进行大规模的前瞻性研究来证实我们的发现。
数据可用性
在当前研究过程中生成和/或分析的数据集可根据合理要求从相应作者处获得。
参考文献
造血细胞移植中的人疱疹病毒6与中枢神经系统疾病。中华临床病毒学杂志2006;37:552 - 56。https://doi.org/10.1016/s1386 - 6532 (06) 70012 - 9.
Muta T, Fukuda T, Harada M.日本造血SCT受者中的人类疱疹病毒-6脑炎:一项回顾性多中心研究骨髓移植杂志2009;43:583-5。https://doi.org/10.1038/bmt.2008.359.
酒井R,金森H,元桥K,山本W,松浦S,藤田A,等。异基因干细胞移植后人类疱疹病毒-6脑炎的长期预后生物血液骨髓移植杂志2011;17:1389-94。https://doi.org/10.1016/j.bbmt.2011.01.014.
异基因造血细胞移植后的人类疱疹病毒-6脑炎:我们知道什么和不知道什么。骨髓移植杂志2015;50:1030-6。https://doi.org/10.1038/bmt.2015.76.
维多利亚NC,潘TL,阿加瓦尔KA。HHV-6脑炎中钠紊乱的系统综述。生物血液骨髓移植杂志2020;26:1034-9。https://doi.org/10.1016/j.bbmt.2020.01.023.
绪方M,大岛K,池部T,高野K,金森H,近藤T,等。异基因造血干细胞移植后人类疱疹病毒-6脑炎的临床特征和转归。骨髓移植杂志2017;52:1563-70。https://doi.org/10.1038/bmt.2017.175.
村上K,小桥S,樱井M,加藤J,富山T,小田Y,等。异基因造血干细胞移植后与人疱疹病毒-6 (HHV-6)脑炎相关的低钠血症:不同于HHV-6脊髓炎的表现国际血液学杂志2017;106:436-40。https://doi.org/10.1007/s12185-017-2254-9.
Glas AS, Lijmer JG, Prins MH, Bonsel GJ, Bossuyt PM。诊断优势比:测试性能的单一指标。临床流行病学杂志。2003;56:1129-35。https://doi.org/10.1016/s0895 - 4356 (03) 00177 - x
调查免费提供的易于使用的医学统计软件“EZR”。骨髓移植杂志2013;48:52 - 8。https://doi.org/10.1038/bmt.2012.244.
铃木Y,小林R,井口A,佐藤T,金田M,小林K,等。与SCT相关的抗利尿激素分泌不当综合征:脐血和骨髓/外周血SCT后的临床差异。骨髓移植杂志2008;42:743-8。https://doi.org/10.1038/bmt.2008.247.
Mannina D, Berneking L, Both A, Timm W, Urbanowicz T, Wolschke C,等。异基因干细胞移植后中枢神经系统的主要并发症:一项对888例连续成年患者的大型回顾性研究。欧洲血液病杂志。2020;105:722-30。https://doi.org/10.1111/ejh.13489.
李志明,李志明,李志明。血液病患者低钠血症的临床研究。9.中华临床杂志,2020;https://doi.org/10.3390/jcm9113721
确认
我们感谢护理和医务人员对这项研究的贡献,以及他们对病人的悉心照顾。
作者信息
作者和隶属关系
贡献
SY和TA设计研究,审核分析数据,撰写论文;KO收集数据并修改论文;YM、ST、KK、KE采集数据。MI, TT, SO对论文进行了修改。所有作者都为论文的最终版本做出了贡献,并批准发表。
相应的作者
道德声明
相互竞争的利益
作者声明没有竞争利益。
额外的信息
出版商的注意施普林格自然对出版的地图和机构附属的管辖权要求保持中立。
补充信息
权利与权限
开放获取本文遵循创作共用署名4.0国际许可协议(Creative Commons Attribution 4.0 International License),该协议允许在任何媒体或格式中使用、分享、改编、分发和复制,只要您给予原作者和来源适当的署名,提供创作共用许可协议的链接,并说明是否有更改。本文中的图片或其他第三方材料包含在文章的创作共用许可中,除非在材料的信用额度中另有说明。如果材料不包含在文章的创作共用许可中,并且您的预期用途不被法律法规允许或超出了允许的用途,您将需要直接从版权所有者那里获得许可。欲查看此许可证的副本,请访问http://creativecommons.org/licenses/by/4.0/。
关于本文
引用本文
吉田,S, Ara, T,冈田,K。et al。先前的低钠血症是异体造血干细胞移植后HHV-6脑炎诊断的有用标志。骨髓移植(2022)。https://doi.org/10.1038/s41409-022-01843-y
收到了:
修改后的:
接受:
发表:
DOI:https://doi.org/10.1038/s41409-022-01843-y