摘要
人们不愿接种疫苗是遏制致命传染病传播的一个根本性挑战1,2包括COVID-19。识别可能加剧疫苗犹豫的误解并制定有效的沟通战略以克服这些误解是全球公共卫生的优先事项3.,4,5.医生是提供疫苗接种建议的可靠来源6但媒体报道可能会造成一种不准确的印象,即疫苗争议在医生中很普遍,即使存在广泛的共识7,8.在这里,我们表明公众对医生对COVID-19疫苗的看法普遍存在误解,纠正这些误解可以提高疫苗的接种率。我们在捷克共和国的9650名医生中进行了一项调查,发现90%的医生信任疫苗。接下来,我们展示了全国代表性样本中90%的受访者(n= 2101)低估医生的信任;最普遍的看法是,只有50%的医生相信疫苗。最后,我们将随机提供的关于医生持有的真实观点的信息整合到纵向数据收集中,定期监测超过9个月的疫苗接种状态。这种疗法重新调整了人们的信念,并导致疫苗摄取持续增加。本文所论证的方法表明,专业医学协会的参与,凭借其在大规模征求医生个人意见方面的无与伦比的能力,可以帮助创建一种廉价、可扩展的干预措施,对健康行为产生持久的积极影响。
主要
COVID-19是具有深远经济、社会和健康影响的疾病的一个突出例子,如果有足够多的人选择接种疫苗,就可以通过大规模接种疫苗来控制这种疾病。然而,很大比例的人对接种疫苗犹豫不决,使许多国家无法达到实现群体免疫所需的阈值9,10.因此,关于可扩展方法的严格证据,有助于克服人们对接种COVID-19疫苗的犹豫,是全球政策的优先事项3.,4,5.现有的研究在记录提供财务激励的作用方面取得了重要进展11,12,提醒4,5,有关疫苗功效的信息13,14错误信息的作用15公众接种疫苗的意愿,以及最近他们接种疫苗的实际决定5在干预后不久。然而,目前尚不清楚是否存在有可能导致人们疫苗接种需求和接受持续增加的廉价、可扩展的策略。关注干预措施影响的持久性对于COVID-19疫苗等疫苗尤其重要,由于能力限制,这些疫苗往往分阶段分发给不同的人口群体,需要在一段时间内间隔多次剂量,以避免保护作用下降。
在全球的许多调查中,人们报告说他们非常相信医生的意见6.因此,了解人们如何看待医生对COVID-19疫苗的看法至关重要。在这篇论文中,我们提出了这样一个假设,即不愿采用疫苗在一定程度上源于对医学界总体观点分布的误解:许多人可能没有认识到医生之间存在广泛的支持疫苗的共识。此外,我们认为并表明,专业协会可以作为医学界个人观点的聚合者,通过帮助实施调查,大规模地引出医生的观点。传播存在广泛共识的信息,可以导致人们更新他们对医生观点的看法,反过来,可能会导致疫苗需求和接受的持久变化。
我们之所以关注公众对医生观点的误解,是因为人们普遍担心媒体报道会在人们如何看待专家观点方面造成不确定性和两极分化,即使实际上存在广泛的共识。就传统媒体而言,出于保持中立的愿望,记者往往会通过给争论双方大致相同的时间来提供“平衡”的观点7,16,给人留下争议和不确定的印象8.这种“错误平衡”的报道已被证明是从气候变化到政策辩论的一个典型因素7,16到健康问题,包括烟草和癌症之间的联系,以及疫苗的潜在副作用8,17.在COVID-19疫苗的背景下,不经意的观察表明,媒体经常刊登专家意见,强调已批准的COVID-19疫苗的功效,同时还有持怀疑态度的专家,他们对疫苗的快速开发和未经测试的副作用表示担忧。媒体通常不会具体说明哪些说法得到了更广泛的医学界的支持,这导致世界卫生组织警告媒体机构不要进行虚假平衡报道18.此外,由于回音室的存在,信仰的两极分化可能会产生——人们选择听取加剧他们对疫苗恐惧的专家意见或意见节目,或者是听取那些强烈支持疫苗的人的意见19,20.,21.
我们在捷克共和国研究了这些问题,这是一个合适的环境,因为观察到该国很大一部分人口对疫苗持怀疑态度,这与许多其他国家的情况类似。在收集数据时,捷克共和国的疫苗接种率约为65%,而全球其他国家的接种率为55% - 90%。与此同时,根据对29个国家的比较,捷克共和国对医生的信任和满意度接近中位数6.的3.1节提供了更多的背景信息补充信息.
我们首先记录和量化公众对医生对COVID-19疫苗观点的误解。在COVID-19疫苗开始推广前不久,我们对9650名医生进行了一项简短的在线调查。我们发现了强有力的共识证据:90%的医生打算自己接种疫苗,89%的医生信任已获批准的疫苗。与此同时,我们在全国具有代表性的成年人样本中发现了对医学界所持观点的系统性和广泛的误解的证据(n= 2101):超过90%的人低估了医生对疫苗的信任及其接种意图,大多数人认为只有50%的医生信任疫苗并打算接种疫苗。
这些发现为我们的主要实验奠定了基础,在实验中,我们测试了随机提供关于医生实际观点的信息是否能重新校准公众的信念,更重要的是,是否能导致疫苗接种的持续增加。实验设计的目的是在COVID-19疫苗需求决定因素实验中常见的两个重要经验挑战方面取得进展。首先,在流感疫苗和其他健康行为的背景下,已经记录了意图-行为差距22通过测量疫苗接种意愿和实际疫苗接种接种率,我们可以测试对疫苗接种意愿的治疗效果是否转化为类似程度的行为变化。关于COVID-19疫苗接种的最初一组研究通常在疫苗可用之前进行,只测试了对意图的影响11,14,15尽管最近也有例外5,23.
其次,大多数旨在纠正对他人观点的误解的实验,以及包括移民、健康和政治行为在内的各个领域的其他信息提供实验,都记录到,在延迟测量时,治疗效果要小得多24,25.理论上,人们担心的是,在治疗开始和人们决定是否接种疫苗之间,个人对医生观点的看法可能会发生变化,原因包括认知回归到平均值、偏见记忆或动机性记忆26.相反,研究人员认为,提供有关值得信赖的专家广泛共识的事实,可能会抵御这些力量17,因为治疗可能会减少寻求新信息的动机,并将复杂的信息浓缩成一个简单的事实(“90%的医生相信已批准的疫苗”),这很容易记住。了解提供关于医学共识的信息是否对疫苗接种需求产生暂时或持久的影响,有助于制定政策,比如一次性的信息宣传活动是否足够,或者信息发布的时间是否需要为在不同时间点有资格接种疫苗的不同人群量身定制,以及在接种多剂量疫苗的情况下是否需要重复此类信息宣传。
为了解决这些问题,我们的实验被整合到纵向数据收集与低损耗率。该治疗于2021年3月实施。我们使用了从2021年3月至11月收集的连续12次调查浪潮的数据,涵盖了疫苗稀缺的早期阶段,后来逐渐向更多人口群体提供疫苗,最后是所有成年人都很容易获得疫苗的几个月。这反映在疫苗接种率上,在我们的样本中,疫苗接种率从3月份的9%增加到5月份的20%,7月份增加到近70%。然后,在11月底缓慢增长到77%。这种纵向的、数据收集密集的方法使我们能够估计:(1)传播关于医学界共识观点的信息是否对人们的信念和他们在干预后不久接种疫苗的意愿有直接影响;(2)这些效果是否转化为实际接种疫苗,即使大多数参与者在干预后许多周才有资格接种疫苗;(3)疫苗接种的影响是否持续,或者未经治疗的个人的疫苗接种率最终是否会赶上,这可能是由于政府正在进行的运动,对未接种疫苗的个人的更严格的限制,或者在严重流行病学时期更大的潜在生活中断。
医学界的共识
我们于2021年2月进行了补充调查,以收集医生对COVID-19疫苗的意见。这项调查是与捷克医学商会(CMC)合作进行的,该商会的联系名单包括全国所有医生,因为会员资格是强制性的。所有与CMC进行电子交流的医生(70%)都被要求参与调查,9650名(占被联系医生的24%)回答了调查。补充表1提供汇总统计数据和文件,表明样本在年龄、性别、资历和地点方面与捷克共和国医生的总体人口相当相似。
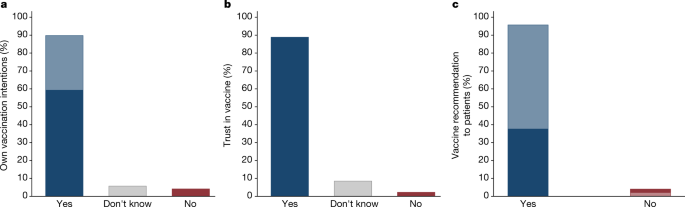
数字1显示了医生的反应分布。出现了一幅清晰的图景,表明医学界对COVID-19疫苗存在广泛共识:89%的人相信疫苗(9%的人不知道,2%的人不知道),90%的人打算接种疫苗(6%的人不知道,4%的人不知道),95%的人计划建议他们的患者接种疫苗(5%的人不知道)。这些回答在性别、年龄、医疗实践年限和医生居住的地区大小方面大致相似:对于所有亚组,我们发现对所有问题的肯定答案的份额在85%到100%之间(补充表)2).在我们的调查中,基于全国医生人口的可观察特征使用概率权重,对意见分布的估计差异很小。令人欣慰的是,我们调查中的意见与捷克医生在疫苗可用时观察到的高实际疫苗接种率(88%)一致27尽管疫苗接种对包括医生在内的任何职业都不是强制性的。
中央军委委员的补充研究(n= 9650)。一个对“您个人是否有兴趣自愿和免费接种已获批准的COVID-19疫苗?”这一问题的答复分发。在回答是的参与者中,深蓝色指的是那些报告已经接种疫苗的人,而浅蓝色指的是那些计划接种疫苗的人。b,对“您是否信任已通过欧洲药品管理局(EMA)批准程序的COVID-19疫苗?”问题的回答。c对“您会向您的健康患者推荐其他常用疫苗吗?”在回答“是”的参与者中,深蓝色指的是那些即使不被询问也会推荐疫苗的人,而浅蓝色指的是那些只在被询问时才会推荐疫苗的人。在补充表2,我们发现,在不同的人口群体和资历水平上,观点的分布是相似的。
纵向实验
我们的主要样本包括参与“大流行期间的生活”纵向在线数据收集的参与者,该数据收集由作者与PAQ Research合作组织;数据由NMS调查机构收集(方法和补充的方法).信息干预于2021年3月15日实施(第0波)。我们使用了2021年3月至11月定期进行的连续12波数据收集的数据。这段时间跨度包括疫苗接种逐步推广和资格规则定期更改,使更多人口群体可获得疫苗的时期(至2021年6月),以及整个成年人口可免费获得疫苗的时期(自2021年7月起)。
来自波0的样本是我们的“基础样本”(n= 2101)。根据设计,该样本在捷克成年人口中具有广泛的可观察特征(关于汇总统计,请参阅扩展数据表)1).此外,在我们的样本中报告的疫苗接种率密切模仿了该国总体成人疫苗接种率的水平和动态(扩展数据图)。1).这一比较表明,与基于便利样本的调查相比,我们样本中对疫苗接种的态度可能代表了更大范围的人群28.虽然这种模式是令人放心的,但我们不能测试并完全排除一种可能性,即我们的样本可能不具有代表性,因为无法观察到的特征会影响对所研究的信息处理的接受性。此外,随访波的应答率很高,在76%至92%之间。大部分参加者(n= 1212;“固定样本”)参与了所有12波数据收集。
参与者被随机分配到共识条件(n= 1,050)或控制条件(n= 1051)在波0。在共识条件下,向他们提供了一份医生调查的摘要,包括三个图表,显示了医生对疫苗的信任程度、自己接种疫苗的意愿以及向患者推荐疫苗的意愿。在对照条件下,参与者没有收到任何关于医生调查的信息,只填写了纵向调查的常规部分。
在所有12轮调查中,我们都询问了受访者是否接种了COVID-19疫苗。如果受访者报告至少接种过一剂COVID-19疫苗,则主要结果变量“接种过疫苗”等于1。我们还在信息干预前的第0波中引出了医生对疫苗观点的先验信念,在信息干预后的第12波中引出了后验信念。
扩展数据表1及补充表3.在预先登记为控制变量的基线特征集中没有显示系统差异。然而,由于随机化没有在基线协变量上分层,如预期的那样,一些协变量存在随机失衡。一些较大的差异是针对未包含在预注册控制变量集中的变量。具体而言,在干预前,与对照条件的参与者相比,共识条件下的个体自己接种疫苗的可能性略低(标准化平均差异(SMD) = 0.069),并且期望更小比例的医生信任疫苗(SMD = 0.072)或打算接种疫苗(SMD = 0.090)。由于这三个变量对疫苗接种具有高度预测性,我们报告了两个主要的回归规范:(1)使用预先注册的控制变量集,以及(2)使用LASSO程序选择的控制变量29.为了记录健壮性,我们还报告了没有控制变量和有替代控制变量集的估计。
对医生观点的误解
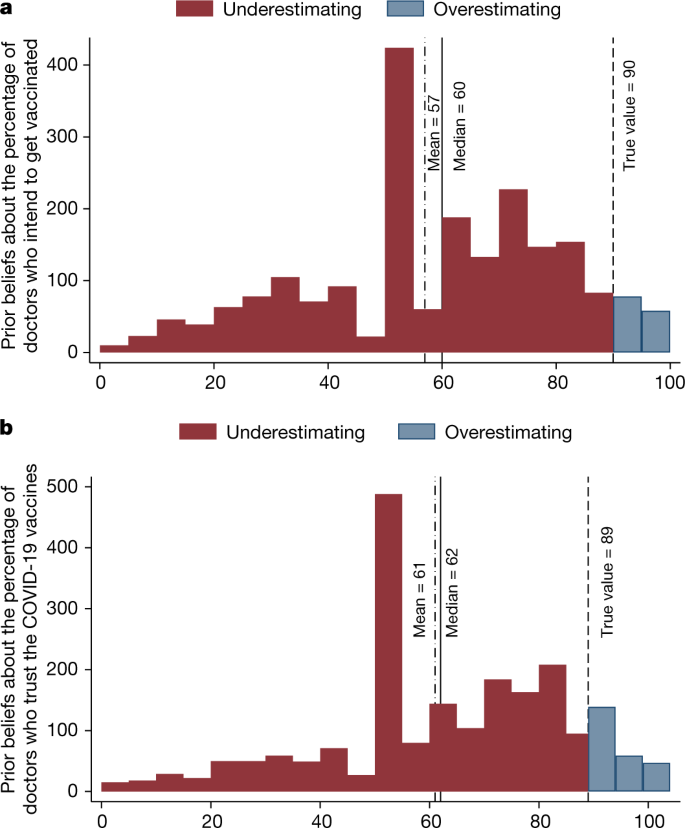
为了量化人们对医生对COVID-19疫苗观点的误解,我们将参与者在干预前对医生观点的先验信念与CMC调查中医生的实际观点进行了比较。我们发现了存在误解的有力证据。平均、中位数和模态猜测分别是57%、60%和50%的医生希望接种疫苗(图2)。2),而事实上,90%的医生都这么做。相信疫苗的医生比例的平均值、中位数和模态猜测分别为61%、62%和50%(图2)。2 b),而实际上89%的医生表示相信疫苗。绝大多数参与者低估了希望接种疫苗的医生比例(90%)和信任疫苗的医生比例(88%)。
信仰的分布表明,严重的低估并不源于两组不同的参与者,他们对医学共识持有相反的观点——一组认为大多数医生对疫苗持积极态度,另一组认为大多数医生对疫苗持怀疑态度。相反,大多数人认为各个医生的态度各不相同。在参与者中,81%的人认为希望接种疫苗的医生比例在20%到80%之间。在医生对疫苗的信任程度方面,这个数字是76%。此外,这些误解在基于年龄、性别、教育程度、收入和地理区域的所有人口群体中普遍存在(补充表)4).
我们发现了几种直观的描述模式,可以增加我们对信念测量的信心。首先,医生对疫苗接种意图的信念与其对疫苗的信任呈强正相关(r(2099) = 0.60,P< 0.001)。其次,关于医生的信任和接种意愿的信念可以高度预测受访者自己的意愿和接种意愿(补充表4).在下一小节中,我们将探讨这种关系是否具有因果关系。第三,在补充图中。1,我们表明,由于参与者对问题的不注意,不太可能产生对医生观点的误解。当我们排除了4%没有通过调查中所有注意力检查的参与者时,当我们排除了10%反应时间最短的参与者时,结果非常相似。
干预对疫苗接种的影响
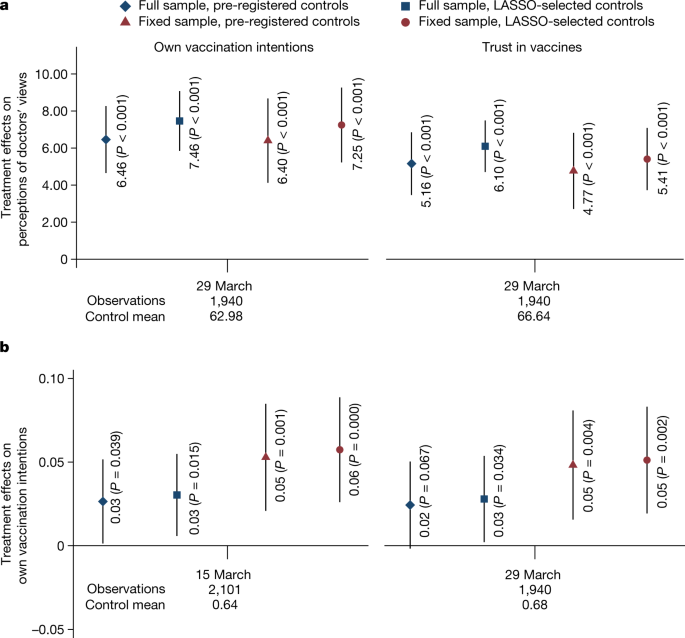
我们首先确定了干预对干预后不久医生的观点和疫苗接种意图的后验信念的影响。我们发现,所提供的信息改变了对医生观点的期望(图2)。3及补充表5).干预两周后(第一波),共识条件使相信疫苗的医生比例增加了5个百分点(p.p.) (P< 0.001)以及希望接种疫苗的医生比例的信念增加6个百分点。(P< 0.001)。其次,共识条件使打算接种疫苗的人的患病率增加了约3个百分点。(P= 0.039;无花果。3 b及补充表6).当我们将样本限制在参与所有波的人身上时,我们发现点估计值略大(5个p.p.,P= 0.001)。
捷克成年人口的样本。一个,共识条件对计划接种疫苗的医生百分比的信念(左图)和对信任已批准的COVID-19疫苗的医生百分比的信念(右图)的估计影响,以第一波测量(3月29日;共识的条件n= 970;控制n= 970)。b因变量是一项指标,反映人们是否有意接种COVID-19疫苗,以0波(3月15日;共识的条件n= 1050;控制n= 1,051)和第一波(3月29日;共识的条件n= 970;控制n= 970)。我们报告了两种规格的结果:(1)线性概率回归控制预登记协变量:性别、年龄类别(6类)、家庭规模、儿童数量、地区(14个地区)、城镇规模(7类)、教育(4类)、经济状况(7类)、家庭收入(11类)和基线疫苗接种意愿;(2)双选择LASSO线性回归从扩展数据表中更广泛的控制集中选择1,包括以前接种疫苗和对医生观点的看法。标记显示估计的效果,胡须表示基于Huber-White稳健标准误差的95%置信区间。估计效果和学生的t以及(双面)P值在图中报告。多重比较没有进行调整。我们报告对(1)所有观测值的估计,全样本(菱形和方形),以及(2)参与所有12波的参与者的子样本(共识条件)n= 614;控制n= 598),固定样本(三角形和圆形)。在图的下半部分,我们报告了每个波的时间、观测总数和控制平均值。看到补充第3.5条有关进一步的规范细节。补充表5和6的回归结果一个而且b分别详细说明。
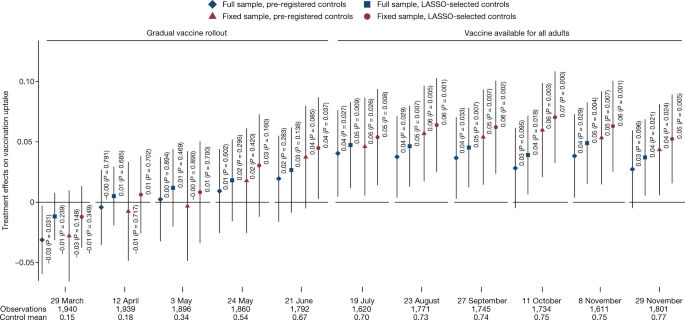
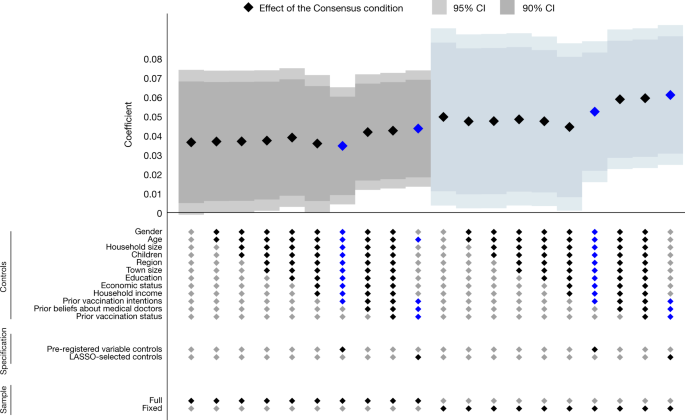
接下来,我们发现了一种系统的、强有力的和持久的疫苗摄取治疗效果。在干预四个月后,当所有成年人都可以接种疫苗时,我们发现共识条件下的参与者大约是4个p.p.。与对照组相比,接种疫苗的可能性更大。4而且5).正如预期的那样,由于在3月至6月期间逐步推出疫苗,效果逐渐显现(扩展数据表)2提供关于疫苗资格规则更改的更多信息)。共识条件和对照条件之间的吸收率差异稳步增加到4-5个p.p.。,此后保持相对稳定(图;4及扩展数据表3.).
捷克成年人口的样本。通过调查波估计共识条件对获得至少一剂COVID-19疫苗的影响。我们报告与图中相同的四种规格。3.(使用完整(菱形)和固定(三角形)样本预注册控制的线性概率模型,以及双选择LASSO线性回归从控制中选择扩展数据表1使用完整(方形)和固定(圆形)样本)。标记显示估计的效果,胡须表示基于Huber-White稳健标准误差的95%置信区间。估计效果和学生的t以及(双面)P值在图中报告。多重比较没有进行调整。我们报告了对(1)所有观测值的估计,全样本(菱形和方形),以及(2)参与所有12波的参与者的子样本,固定样本(三角形和圆形)。在图的下半部分,我们报告了每个波的时间、观测总数和控制平均值。全样本:共识条件n= 807-970,控制n= 800 - 973;参见扩展数据表2为准确的n每波。固定样本:共识条件n= 614;控制n= 598。扩展数据表3详细显示了回归结果。
捷克成年人口的样本。该规范图表描绘了共识对集合样本在第6-11波(当疫苗可供所有成年人使用时)接种疫苗的可能性的估计影响。所有规格包括波浪固定效果。标记显示估计的影响,较深或较浅的胡须分别表示90%或95%的置信区间,基于受访者水平的标准误差聚类。多重比较没有进行调整。我们通过在扩展数据表中依次添加控制变量集来报告一系列线性概率模型规范1.主要规格用蓝色菱形标记。我们报告了完整样品(左边)和固定样品(右边)的所有规格。全样本:共识条件n= 5145(981个集群=受访者);控制n= 5137(983个集群=受访者)。固定样本:共识n= 3,684(614个集群=受访者);控制n= 3,588(598个集群=受访者)。扩展数据表4详细显示了回归结果。
在无花果。5及扩展数据表4,我们报告了汇总回归的结果,以利用7月至11月实施的所有6个波浪的数据,包括波浪固定效应和个体水平的聚类标准误差。当我们控制由LASSO程序选择的一组变量时,对两个主要规格的估计处理效果是显著的(P= 0.005),当我们控制预注册的变量集(P= 0.026)。当分别估计这些波时,效果是相似的。4).
当我们使用lasso选择的控制变量的规范时,估计的效应大小略大(4.4 p.p.),而当我们使用预注册的控制变量的规范时(3.5 p.p.)。数字5表明这是因为LASSO程序选择基线信念和疫苗接种状态作为相关控制变量,而这些变量不包括在预注册集中。因此,两种方法都在3.5到4.4 p.p.之间记录了稳健的积极治疗效果。认为研究人员应该控制重要基线变量的随机不平衡的读者可能倾向于上界,而关注与预先登记的分析不符的读者可能倾向于下界。
我们对积极治疗效果的发现并不依赖于控制变量或估计策略的特定选择。首先,当我们控制除预注册和lasso选择集之外的各种基线变量集时,以及当我们不控制任何基线变量集时,效果非常相似(图2)。5及扩展数据表4).其次,当我们计算时,这种效应在常规水平上是显著的P值使用随机化推断方法(扩展数据表3.而且5).第三,估计处理效果为5.4 p.p.。(P= 0.008)时,我们使用了疫苗接种率的基线数据,并使用了差中差估计(补充表7).此外,结果是稳健的排除参与者谁可以说是不太注意(扩展数据表5).就像在疫苗接种意图分析中一样,当我们将分析限制在所有12波的参与者中时,对摄取的估计影响略大。
差异损耗不能解释我们的发现。首先,我们发现参与率相对较高,并且在共识和控制条件下平均没有差异。基线协变量也没有差异损耗的证据,这表明不同类型的个体没有参与共识和控制条件(补充表)8).我们分别在11个后续浪潮中的每个浪潮中发现了这种模式,以及当我们关注所有浪潮的参与时(在固定样本中)。作为敏感性测试,我们估算了那些没有参加某些疫苗接种浪潮的人的缺失疫苗接种状态,并假设:(1)他们的疫苗接种状态自可获得数据的最后一波以来没有改变,或者(2)他们的状态与可获得数据的最早的下一波报告的状态相同。第一种方法允许我们归因所有缺失的信息,因为我们知道初始波中每个参与者的疫苗接种状态。第二种方法允许我们推断缺失的信息,除非受访者没有参与上一波调查。效果是稳健的(扩展数据表5).
共识条件对吸收的影响是持久的。首先,虽然在主要估计中,我们关注的是受访者接种至少一剂疫苗的可能性,但当我们关注参与者接种两剂疫苗的可能性时,出现了质的相似和显著的影响(扩展数据图)。2).其次,由于可用性限制,治疗效果在3个月期间出现,然后在涵盖7月至11月期间的所有6个随访波中保持稳定(图2)。4).因此,主要影响不是由接种疫苗时间的差异决定的。最后,在9月和11月的浪潮中,我们询问了参与者获得加强剂量的意图。估计的影响在量级上与对第一剂接种的影响(约为4点/次)非常相似,这表明信息干预甚至在实施9个月后也提高了疫苗接种需求(扩展数据图)。2).
记录这种持久性具有有趣的含义。由于控制条件下的疫苗接种需求在如此长的一段时间内没有赶上共识条件下的疫苗接种需求,结果表明,共识条件下减少的疫苗犹豫类型对研究期间参与者暴露的政策、运动或任何生活中断具有弹性。这包括2021年11月在捷克共和国发生的严重COVID-19浪潮,导致全球比较中国家死亡率最高之一(见《世界卫生组织报告》第3.1节)补充信息和扩展数据图。3.).
点估计在4点左右。暗示一个相对较大的效应量,特别是考虑到干预的低成本。由于控制条件下的疫苗接种率在7月至11月期间为70-75%,共识条件下未接种疫苗的人数减少了13-16%。相比之下,提供关于其他人接种疫苗意愿的真实信息被证明可以增加1.9个百分点的接种意愿。30..研究表明,通过提及已接种疫苗的同事来推动卫生工作者接种疫苗,可使他们登记接种疫苗的可能性提高约3个百分点。31.更一般地说,最成功的、低成本的、有记录的对吸收有影响的行为助推,估计效果大小可达5 p.p.。4,5,这与在这里研究的医生意见中提供关于共识的信息的效果非常相似。此外,我们研究的一个值得注意的方面是记录了影响的持久性,这是评估干预有效性的另一个关键边际。
的补充信息描述了在不同受访者子样本中治疗效果差异的探索性分析(补充表5及扩展数据表5).令人欣慰的是,我们发现疫苗接种的积极影响集中在那些低估医生信任和疫苗接种意愿的人身上,而在高估者身上没有观察到系统性影响。此外,这种效果是由那些最初不打算接种疫苗的人推动的,这与干预改变了最初对疫苗持怀疑态度的人的观点的解释是一致的。然而,异质性效应的分析应被视为试验性的,因为系数的差异并不总是显著的,而且我们没有对多个假设的检验进行调整。
鉴于疫苗接种状态是自我报告的,我们提供了几个测试,证明所观察到的效果并不是因为启动或实验人员要求激励一些人在共识条件下报告接种了疫苗,即使他们没有接种。我们首先指出,观察到的治疗效果是持久的,只是在几个月内逐渐显现出来,因为越来越多的人有资格接种疫苗。相比之下,启动效应和实验者需求效应通常被认为主要与治疗后不久的反应有关25,32.
为了更直接地进行探测,我们使用了两种不同的方法来验证主数据集中报告的疫苗接种状态。首先,受到现有工作的启发25,33,我们使用了同一样本中第三方为我们收集的关于疫苗接种状态的额外数据。由于调查机构、图形界面和调查主题与我们的主要数据收集不同,在我们的主要调查中可能与治疗相关的实验者需求效应不太可能影响第三方验证调查中的响应。在主调查中,只有两名受访者(一名在共识条件下,一名在对照条件下)报告接种了疫苗,但在验证调查中报告的情况相反(扩展数据表)6),因此接种疫苗的报告不匹配通常是非常罕见的,而且与治疗无关。我们使用第二种验证方法得出了类似的结论,该方法将报告的疫苗接种状况与官方疫苗接种证明联系起来:捷克卫生部颁发的欧盟数字COVID证书。我们发现,与控制条件相比,在共识条件下的受访者并不更愿意或更能够从证书中提供可验证的信息(扩展数据表)6).最后,我们表明,在主要调查中,共识条件对报告未接种疫苗者的患病率较低的影响几乎完全可以通过报告接种疫苗者的患病率较高并已验证其疫苗接种状态来解释(补充表)9).的方法部分和第3.4节中有关于这两种验证的方法和结果的详细信息补充信息.
讨论
我们的研究结果阐明了对专家观点分布的误解在疫苗犹豫中所起的作用,也表明了如何通过提供准确的信息来消除这一障碍。我们提供的证据表明:(1)捷克共和国绝大多数医生信任已批准的COVID-19疫苗,(2)在一项具有全国代表性的调查中,绝大多数受访者大大低估了对疫苗持积极看法的医生的百分比,(3)纠正这些误解对疫苗的接受具有持久的积极影响。尽管现有的实验在确定低成本策略以提高接种意愿方面取得了进展4,13,14,15和吸收5在干预后不久进行测量,本文整合了纵向在线数据收集的实验,并通过确定对行为有持久影响的低成本、可扩展的治疗做出了贡献。
科学家和整个医学界投入了巨大的努力来开发和提供COVID-19疫苗。然而,在告知公众广泛的医学界对疫苗的高度信任方面,集体努力却少得多。在这里,我们表明,专业医疗协会可以通过促进医生之间的民意调查,作为个人医生观点的聚合者。由此产生的数据可用于解决疫苗犹豫问题的运动,也可作为媒体报道的输入。虽然我们无法从经验上确定我们研究中观察到的误解的来源,但我们怀疑,至少在一定程度上,它们源于一种新闻规范,在这种规范中,平衡通常被认为是客观和公正报道的标志,也是吸引新闻消费者注意力的一种方式34.我们的研究结果加强了对有争议问题的不同观点的补充,并提供了有关这些观点有多普遍的信息35.
为了指导扩大这种干预的努力,我们讨论了哪些类型的因素可能影响其效率,以及我们如何看待超出我们所研究的背景的干预的适用性的边界条件。我们估计一次性干预的效果,在一个样本中,大多数人可能会注意到信息。了解是否可以通过重复提供信息来提高干预的效率,就像一些研究表明的那样36,而哪种传播方式,如媒体广告、短信或信息传单,最能吸引足够程度的关注,是未来研究的重要一步。其次,在许多情况下,由政府、医疗保险公司或医疗保健提供者开展这种信息宣传活动,可能有助于促进获取大量个人的联系方式4,5并解决了对可信来源提供信息干预的需求。此外,从理论上讲,这种类型的干预应该有更大的影响:(1)在一个给定的国家,医生的信任度越高,(2)医生对疫苗的看法的误解就越普遍。我们在一个对医生的信任程度接近中等水平的国家研究了这种干预6,这为我们在捷克共和国的发现可能扩展到其他环境提供了一些信心。与此同时,据我们所知,由于这是第一篇直接证据表明人们对医生对COVID-19疫苗看法的误解的普遍程度和程度的论文,我们只能推测这种误解在其他情况下有多普遍。考虑到误解的可能来源——虚假平衡报告和回音室——并非捷克共和国所特有,并且考虑到其他国家在其他领域(包括健康和气候变化)也记录了对科学共识的误解24,37,我们怀疑这种对COVID-19疫苗信念的偏见相对普遍。我们希望在这方面看到更多的研究。
方法
医生补充调查
为了收集医生对COVID-19疫苗的意见,我们与CMC合作开展了一项调查,以最大限度地覆盖医学界。该调查于2021年2月在网上实施。由于CMC的成员资格是强制性的,CMC有一个全国医生的联系人名单。CMC接触了所有与CMC进行电子交流的医生(70%),并要求他们使用Qualtrics平台参与一项简短的调查。在接触的医生中,有9650人(24%)回答了调查。在我们的样本中,全国各地的医生平均年龄为52岁,64%为女性,62%有20年以上的工作经验。我们样本中医生的特征与捷克共和国所有医生的特征的比较见补充表1.
主要实验
样本
我们的主要样本包括2101名参与“大流行期间的生活”纵向在线数据收集的参与者,该数据收集由作者与PAQ Research和NMS调查机构合作组织。2020年3月,该小组开始提供关于COVID-19大流行期间经济、卫生和社会状况发展的实时数据。我们使用了2021年3月中旬至11月底期间以3 - 4周为间隔进行的12次连续数据收集的数据。
信息干预于2021年3月15日实施,我们将其称为0波。来自波0的样本是“基础样本”(n= 2101例,女性1052例,男性1049例,平均年龄52.9岁(s.d. = 15.98),最小年龄18岁,最大年龄92岁。基本样本在性别、年龄、教育程度、区域、市政规模、COVID-19大流行前的就业状况、年龄×性别和年龄×教育程度方面广泛代表捷克成年人口。布拉格和超过5万居民的城市被过度采样(增加200%)。示例统计数据显示在扩展数据表中1.在对COVID-19疫苗的态度方面,该样本接近捷克成年人口的代表。在对照条件下接种疫苗人数比例的变化与捷克共和国的实际疫苗接种率非常相似(扩展数据图。1),当我们加权样本中的观测值,使其在可观察特征方面具有代表性时。
该小组的一个重要特征是,参与者同意定期接受采访,并且在整个研究过程中回复率很高:在个别随访波中,回复率在76%至92%之间,在2021年11月底实施的最后一波中,回复率为86%。在参与者中,1212人(58%)参与了所有12波数据收集:他们形成了“固定样本”。因此,在分析中,我们报告了以下两种情况的主要结果:(1)在给定波动中做出反应的基础样本中的所有参与者(我们将其称为“完整样本”),以及(2)由参与所有12个波动的个体组成的“固定样本”,消除了不同波动中样本差异的潜在作用,从而更容易衡量治疗效果的动态。
信息的干预
在第0波中,参与者被随机分配到共识条件(n= 1,050)或对照条件(n= 1051)。在“共识”条件下,他们被告知,中央军委对全国各地近万名医生进行了大规模调查,收集他们对COVID-19疫苗的意见。他们还被告知,不同性别、年龄和地区的医生的观点是相似的。然后,向参与者展示了三张图表,显示了医生对疫苗的信任程度、自己接种疫苗的意愿以及向患者推荐疫苗的意愿的分布情况。每个图表都附有一份简短的书面摘要。手册第3.3节提供了确切的措辞和图表补充信息.在对照条件下,参与者没有收到任何关于医生调查的信息。
数据
在第0波信息干预之前,我们引出了对医生观点的先验信念,以量化对医生观点的误解。具体来说,参与者被要求估计(1)捷克共和国相信已批准疫苗的医生的百分比,以及(2)已经接种疫苗或自己打算接种疫苗的医生的百分比。随后,在第一波中,我们引出后验信念,以估计在共识条件下的人们是否真的根据所提供的信息更新了他们对医生观点的信念。在12轮调查中,我们要求受访者报告他们是否接种了COVID-19疫苗。如果受访者报告至少接种过一剂COVID-19疫苗,则主要结果变量“接种过疫苗”等于1。
在分析中,我们报告了两个主要的回归规范:(1)线性概率回归控制预登记的协变量:性别、年龄(6类)、家庭规模、儿童数量、地区(14个地区)、城镇规模(7类)、教育(4类)、经济状况(7类)、家庭收入(11类)和先前的疫苗接种意愿;(2)双选择LASSO线性回归从扩展数据表中更广泛的控制集中选择1,包括以前接种疫苗和对医生观点的看法。
用于验证疫苗接种状况的其他数据
我们收集了两组额外的数据来验证主数据集中报告的疫苗接种状态。
第三方验证
首先,我们使用了第三方为我们收集的独立数据。我们利用了不同调查机构可以访问我们的受访者抽样小组的事实(捷克国家小组)。虽然主要数据收集是由一个机构(NMS)实施的,但我们与另一个机构(STEM/MARK)合作,在同一样本中代表其实施的调查中包括一个关于疫苗接种状况的问题。由于调查机构、图形界面和调查主题与我们的主要数据收集不同,我们认为受访者认为这两次调查是完全独立的,因此实验者需求不太可能在第二次调查中发挥作用。有效率高(92.8%),且与治疗无关(扩展数据表6).在第11波的1801名参与者中,1672人也参加了两周后实施的第三方核查调查。这使我们能够比较绝大多数样本在个人层面上报告的疫苗接种状况,并测试共识是否会影响整个调查报告疫苗接种的一致性水平。
证书验证
第二次核查将报告的疫苗接种状况与官方的疫苗接种证明联系起来。我们利用了这样一个事实,即所有接种疫苗的人都获得了捷克卫生部颁发的欧盟数字COVID证书,该证书在数据收集时经常被用作筛查工具。我们从完整样本中收集了受访者的疫苗接种证书数据,这些受访者(1)参加了第11波疫苗接种,(2)报告在第11波中至少接种了一剂COVID-19疫苗(n= 1414)。我们询问受访者是否带着证书。在参与者中,96%的人确认他们随身携带证书,这一比例在共识和控制条件下非常相似(χ2(1,n= 1414) = 0.999,P= 0.318)。那些有证书的人被要求输入一些关于所使用疫苗的具体信息,这些信息是没有证书的人不太可能知道的(例如,对于那些从辉瑞/Biontech获得疫苗的人来说,正确答案是“sars - cov - 2mrna”)。独立评价者对打印文本的评估表明,在拥有证书的条件下,超过94%的受访者在回答我们的详细问题时实际上看过证书。这一比率在不同条件下也非常相似(χ2(1,n= 1364) = 0.473,P= 0.492)。
有关核实程序及结果的详细资料载于补充信息.
伦理批准
这项研究得到了查尔斯大学社会科学学院研究伦理委员会的批准。参与是自愿的,所有受访者都表示同意参加调查。
报告总结
有关研究设计的进一步资料,请参阅自然研究报告摘要链接到这篇文章。
数据可用性
实验和分析在AEARCT注册中心(aearctrr -0007396)进行预注册。为主要实验生成和分析的数据集可在Harvard Dataverse存储库(https://doi.org/10.7910/DVN/RH0T6R).医生补充调查的数据集是否可用,须经CMC批准。
代码的可用性
复制分析和图表的代码可在Harvard Dataverse存储库(https://doi.org/10.7910/DVN/RH0T6R).
参考文献
疫苗接种对全球卫生的贡献:过去、现在和未来。菲尔。反式。r . Soc。B369, 20130433(2014)。
班纳吉等人。选择最有效的助推:来自大规模免疫实验的证据.工作论文28726 (NBER, 2021)。
Jarrett, C.等。应对疫苗犹豫的策略——一项系统综述。疫苗33, 4180-4190(2015)。
送奶工,K. L.等。大量的短信提示鼓励患者在即将到来的医生预约中接种疫苗。国家科学院学报美国118, 10-12(2021)。
戴,H.等。行为推动增加COVID-19疫苗接种。自然597, 404-409(2021)。
布伦登,本森,J. M. & Hero, J. O.公众对医生的信任-美国。国际视野中的医学。心血管病。j .地中海。371, 1570-1572(2014)。
《特殊利益与媒体:气候变化的理论与应用》。J.公共经济学。144, 91-108(2016)。
Dixon, G. & Clarke, C.关于自闭症疫苗争议的错误平衡报道对疫苗安全性认知和行为意图的影响。健康建造。Res。28, 352-359(2013)。
拉撒路,J. V.等。一项关于COVID-19疫苗潜在接受度的全球调查。Nat,地中海。27, 225-228(2021)。
群体免疫是一个重要的——但常常被误解的——公共卫生现象。国家科学院学报美国118, e2107692118(2021)。
Serra-Garcia, M. & Szech, N.选择架构和激励措施增加了COVID-19疫苗的意图和测试需求。SSRN电子。J。https://doi.org/10.2139/ssrn.3818182(2021)。
Klüver, H., Hartmann, F., Humphreys, M., Geissler, F. & Giesecke, J.激励措施可以刺激COVID-19疫苗接种。国家科学院学报美国118, e2109543118(2021)。
阿尔桑,M. &艾什梅尔,S。非专家对提高疫苗需求有效性的实验证据.工作论文28593 (NBER, 2021)。
Ashworth, M, Thunström, L., Cherry, T. L., Newbold, s.c. & Finnoff, d.c.强调个人健康利益以提高COVID-19疫苗接种率。国家科学院学报美国118, e2108225118(2021)。
Loomba, S., de Figueiredo, A., Piatek, S. J., de Graaf, K. & Larson, H. J.在英国和美国测量COVID-19疫苗错误信息对疫苗接种意图的影响。Nat,哼。Behav。5, 337-348(2021)。
博伊科夫,m.t. & J. M.博伊科夫,平衡作为偏见:全球变暖和美国声望媒体。水珠。环绕。张。14, 125-136(2004)。
Van Der Linden, s.l., Clarke, c.e.和Maibach, e.w.强调医学家之间的共识增加了公众对疫苗的支持:来自随机实验的证据。BMC公共卫生15, 1207(2015)。
世界卫生组织。COVID-19:信息指南:给记者的建议(世卫组织,2021年)。
为什么社交媒体对多民族民主国家是可怕的。Voxhttps://www.vox.com/policy-and-politics/2016/11/15/13593670/donald-trump-social-media-culture-politics(2016)。
詹宁斯等人。缺乏信任、阴谋信念和社交媒体的使用预示着COVID-19疫苗的犹豫。疫苗9, 593(2021)。
伯斯汀,L.,拉奥,A.,罗斯,C.和亚纳吉扎瓦-德洛特,D.。大流行期间的错误信息.工作文件27417 (NBER, 2021)。
Bronchetti, E. T., Huffman, D. B. & Magenheim, E.预防健康行为中的注意力、意图和跟踪:流感疫苗接种的现场实验证据。j .经济学。Behav。器官。116, 270-291(2015)。
Campos-Mercade, P.等人。货币激励措施增加COVID-19疫苗接种。科学374, 879-882(2021)。
伯斯汀,L. & Young, D.对他人的误解。为基础。启的经济.(在媒体上)。
哈兰德,罗斯,C. &沃尔法特,J.设计信息提供实验。j .经济学。点燃。(在媒体上)。
Bordalo, P. Gennaioli, N. & Shleifer, A.记忆、注意力和选择。经济学。135, 1399-1442(2020)。
捷克通讯社。Mezi lékaři je očkováno 88 procent, více než polovina lékařů má posilující dávku[88%的医生接种疫苗,一半以上有加强剂量]。eske NovinyČhttps://www.ceskenoviny.cz/zpravy/mezi-lekari-je-ockovano-88-procent-vice-nez-polovina-lekaru-ma-posilujici-davku/2129777(2021)。
布拉德利,V. C.等。不具代表性的大型调查严重高估了美国的疫苗接种量。自然600, 695-700(2021)。
Bloniarz, A., Liu, H., Zhang, c.h ., Sekhon, J. S. & Yu, B.随机实验中治疗效果估计的Lasso调整。国家科学院学报美国113, 7383-7390(2016)。
莫林等人。制定规范以提高疫苗接受度。SSRN电子。J。https://doi.org/10.2139/ssrn.3782082(2021)。
Santos, H. C., Goren, A., Chabris, C. F.和Meyer, M. N.有针对性的行为科学信息对大型卫生系统员工COVID-19疫苗接种登记的影响:一项随机试验。JAMA Netw。开放4, e2118702(2021)。
科恩,A. & Maréchal, m.a.经济学中的启动。咕咕叫。当今。Psychol。12, 17-21(2016)。
Haaland, I. & Roth, C.劳动力市场担忧和对移民的支持。J.公共经济学。191, 104256(2020)。
邓伍迪,s传播不确定性:媒体对新的和有争议的科学的报道(弗里德曼,S. M.,邓伍迪,S. &罗杰斯,C. L.) 59-79(劳伦斯·埃尔鲍姆,1999)。
Schmid, P., Schwarzer, M. & Betsch, C.在公共讨论中减轻科学否定主义信息影响的证据权重策略。j . Cogn。3., 36(2020)。
送奶工,K. L.等。一项68万人参与的鼓励在药店接种疫苗的大型活动。国家科学院学报美国119, e2115126119(2022)。
范·林登,s.l.d., Leiserowitz, a.a.,范伯格,g.d.和迈巴赫,e.w.关于气候变化的科学共识作为一个入门信念:实验证据。《公共科学图书馆•综合》10, e0118489(2015)。
Komenda, M.等人。捷克共和国冠状病毒疾病(COVID-19)疫情的复杂报告:在实践中使用交互式web应用程序J.医学互联网保留区。22, e19367(2020)。
确认
我们感谢PAQ Research(特别是D. Prokop)和NMS Market Research(特别是L. Rambousek)实施纵向数据收集;STEM/MARK实施第三方验证;CMC, M. Kubek, D. Valášek, M. matoueek, R. Mounajjed和J. Studený,对医生进行补充调查并提供进一步的统计数据;D. Cantoni, F. matjka, G. Veramendi和J. Zápal进行反馈。V.B.感谢德国研究基金会(CRC TRR 190和444754857)。M.B.和J.Chytilová感谢捷克科学基金会(20-11091S)。J.Cahlíková感谢马克斯·普朗克税法和公共财政研究所对本项目的慷慨资助。该项目已获得欧洲研究理事会(资助协议编号:no。101002898)。资助者在研究设计、数据收集和分析、出版决定或手稿准备中没有任何作用。 D. Korlyakova, T. Bielaková, M. Pospíšil, I. Burianová and D. Nováková provided excellent assistance.
作者信息
作者及隶属关系
贡献
v.b., m.b., J.Cahlíková和J.Chytilová对主要实验结果的设计、实施和解释的准备工作做出了同样的贡献。V.B.发起了该项目,组织并实施了医生调查,并在数据分析中发挥了主导作用。M.B.和J.Chytilová撰写了手稿。J.Cahlíková获得了大部分资金。
相应的作者
道德声明
相互竞争的利益
作者声明没有利益竞争。
同行评审
同行评审信息
自然感谢Dean Eckles和其他匿名审稿人对这项工作的同行评审所做的贡献。同行评审报告是可用的。
额外的信息
出版商的注意施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
扩展的数据图形和表格
图1对照组(捷克成年人群样本)与捷克成年人群疫苗接种率发展的比较。
横轴表示时间轴。人口数据均值为数据收集开始后的周二(周一),以菱形表示。加权的控制组均值用三角形表示。控制条件n = 800 - 1051,取决于测量波。人口数据来源:Opendatalab,这是位于布拉格的捷克技术大学信息技术学院利用捷克卫生部(https://ockovani.opendatalab.cz/statistiky), issn2787 -9925 -http://aleph.techlib.cz/F/?func=direct&doc_number=000017426&local_base=STK02(2022年1月12日访问)38.
扩展数据图2共识条件对第二次剂量摄入和对第三次(加强剂)剂量摄入意图的影响(主实验,捷克成年人群样本)。
该图描绘了以下方面的治疗效果:1)第二次接种(最常用疫苗的完整接种周期为两次接种);2)第三次接种(加强剂)的意图。标记显示估计的影响,胡须表示95%置信区间基于标准误差聚集在个人水平。图中报告了估计效果和t检验(双边)p值。多重比较没有调整。菱形和三角形报告来自线性概率回归的估计,该回归控制预先注册的控制变量集。正方形和圆形从扩展数据表中的一组协变量中选择双选择LASSO线性回归(Stata 17中的dsregression命令)报告估计值1.所有回归都包括波动固定效应。在图的上半部分,我们报告定时和控制平均值。我们报告了完整样本(菱形和正方形)和参与所有11个波(三角形和圆形)的受限样本受访者的估计。全样本:一致条件n = 807-904,对照条件n = 800-897,取决于调查波。固定样本:一致条件n = 614;对照条件n = 598。
图3每10万人口新确诊病例的周平均值。
病例数据来源:捷克卫生部(https://onemocneni-aktualne.mzcr.cz/api/v2/covid-19/osoby.csv,于2022年1月12日访问)。人口数据来源:捷克统计局(https://www.czso.cz/csu/czso/obyvatelstvo-podle-petiletych-vekovych-skupin-a-pohlavi-v-krajich-a-okresech,于2022年1月12日访问)和ref。38.
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议(Creative Commons Attribution 4.0 International License),允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可中,除非在材料的信用额度中另有说明。如果内容未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。要查看此许可证的副本,请访问http://creativecommons.org/licenses/by/4.0/.
关于本文
引用本文
巴托什,V.,鲍尔,M., Cahlíková, J.;et al。Communicating医生共识持续增加COVID-19疫苗接种。自然606, 542-549(2022)。https://doi.org/10.1038/s41586-022-04805-y
收到了:
接受:
发表:
发行日期:
DOI:https://doi.org/10.1038/s41586-022-04805-y
这篇文章被引用
提供医生的意见,以提高COVID疫苗的使用
自然(2022)