伦敦帝国学院的Hashim Ahmed研究前列腺癌的活组织检查方法。资料来源:帝国理工学院
原则上,前列腺活检是一个简单的过程。插入直肠的超声探头可以帮助临床医生确定腺体的位置,空心针可以穿透并收集前列腺上的十几个部位的组织。整个过程需要局部麻醉,耗时不到半小时。在欧洲和美国,每年有超过100万例这样的活组织检查。但越来越多的临床医生认为这太多了。
他们的主要担忧之一是,前列腺内的肿瘤是否会被针刺到,这取决于是否会发生变化——不像其他组织的活组织检查,它的目标是在成像中已经发现的异常。尽管随机方法是发现隐藏肿瘤的好方法,但它也可能错过有临床意义的疾病,对积极生长的肿瘤提供了误导性的观点,从而导致对侵袭性癌症的延迟诊断。此外,相当一部分被检测到的肿瘤最好还是藏起来。“在50岁以上的男性中,有三分之一患有惰性疾病,”伦敦帝国理工学院的外科医生哈希姆•艾哈迈德(Hashim Ahmed)说。“这些活组织检查发现了大量的惰性疾病。”

自然展望:前列腺癌
这种生长缓慢的肿瘤通常不会对生命构成什么风险,相反,可以对任何变化进行监测——这种策略被称为主动监测。然而,艾哈迈德指出,许多人仍然选择手术或放疗,这与一系列长期的泌尿系统、性和其他副作用有关。活检本身也存在风险,因为它需要穿透直肠壁以获得必要的组织。2012年英国的一项临床试验发现,三分之一的男性在第一次活检中经历了中度或严重的后果1.艾哈迈德说:“这是非常严峻的形势。”“很多男性都有出血、疼痛、不适和感染等非常糟糕的经历。”
前列腺成像和取样的替代策略,包括使用磁共振成像(MRI)和经会阴而不是经直肠活检,正开始改变诊断过程。许多研究表明,这些方法可以帮助医生专注于严重疾病,防止不必要的干预。但与这些创新相关的高成本和陡峭的学习曲线可能会推迟它们在某些地方的应用,使这些策略在现实世界的影响不明朗。
三思而后行
经直肠超声扫描(TRUS)的一个基本限制是它只绘制出前列腺的轮廓,而不是组织本身的组成。法国里昂Edouard Herriot医院的放射科医生Olivier Rouvière说:“超声波只是为了确保活组织检查在前列腺内进行,并在腺体内均匀分布。”
2000年代中期出现的复杂的多参数MRI策略代表了一个巨大的变化。这一技术利用了磁共振成像(MRI)中磁性功率不断增加的优势,同时采用了多种成像策略来捕捉以前无法获取的前列腺密度、血管化和其他重要组织特征的细节。有了这个前列腺的新观点,临床医生终于看到了不用一根针就能检测肿瘤的机会。
2017年,伦敦大学学院(UCL)的艾哈迈德和他的同事马克·恩伯顿(Mark Emberton)领导了一项名为PROMIS的试验,为这项技术提供了一个重要的试验场。共有576名男性接受了多参数MRI和trus活组织检查,随后进行了更全面的活组织检查,以彻底绘制前列腺图谱。结果显示,尽管MRI更容易产生假阳性,但它也不太可能错过真正的癌症,假阴性率仅为7%,而trus活检的假阴性率为52%2.
随后的一项名为“PRECISION”的试验更进一步,测试MRI是否可以让一些人完全不必进行活组织检查。在这项试验的MRI部分,只有成像结果呈阳性的人进行了活检;然后针对MRI上标记的区域3..总的来说,几乎三分之一的男性完全避免活检。“以核磁共振为目标的策略检测到更多的重要癌症,而较少的不重要的癌症,”卡洛琳·摩尔说,她是伦敦大学学院的泌尿科医生,也是主要研究者之一。
多参数MRI在活组织检查前的应用现在在英国很普遍,在欧洲其他国家和美国也有发展势头。艾哈迈德估计,在他下属的国家卫生服务体系(NHS)的子网络中,也就是西伦敦NHS信托机构,有40-45%的男性因为核磁共振结果呈阴性而免于活组织检查。
但核磁共振成像是一项额外支出,而且分析并不总是直接的。摩尔经常审查来自其他中心的结果。她说:“我们看到了很多糟糕的扫描结果,也看到了一些没有被很好地解读的好扫描结果。”经验是一种资产,高容量的成像中心往往比小诊所表现得更好。几个小组一直在研究可以解释MRI结果的人工智能(AI)算法,但Rouvière表示,这些算法可能会被不同仪器或协议生成的图像之间的差异等因素所混淆。“我们还没到那一步,”他说。
保持清洁
当需要进行活组织检查时,临床医生现在有了一种更卫生的方法。与trus活检相关的最严重的问题之一是病原微生物从肠道渗透到血液。美国泌尿学协会2017年的一项分析报告称,败血症——对感染的一种危及生命的免疫反应——在常规活检后发生,发生率为0.3%至3.1%4.
抗生素可以将这种风险最小化,但不能完全消除。纽约市西奈山伊坎医学院的泌尿科医生迈克尔·戈林(Michael Gorin)指出,对抗生素的过度依赖可能导致了耐药细菌的出现。泌尿科医生会开更多的抗生素比美国任何其他类型的非初级保健医生都要多。Gorin指出,他的专业通常处理各种泌尿系统感染,但“毫无疑问,在这个国家,每年使用经直肠方法进行的超过100万例前列腺活组织检查正在推高我们专业的数字”。
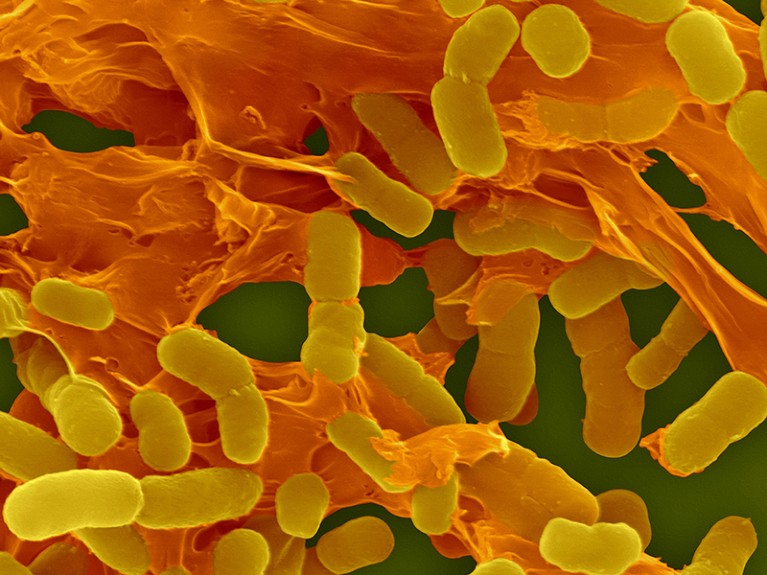
鲍曼不动杆菌是一种耐药细菌,与许多医院获得性感染有关。图片来源:丹尼斯昆克尔显微镜/SPL
自20世纪80年代初以来,临床医生已经知道,他们可以通过进行会阴活检(通过生殖器和肛门之间的区域进入前列腺)来降低并发症的风险。然而,这通常需要使用全麻来消除反复针刺该部位的疼痛,使经会阴活检不适合常规使用。
然而,在过去的十年中,出现了许多在局部麻醉下进行会阴活组织检查的技术,这样手术就可以在门诊进行。这种类型的活检主要消除了严重感染后果的风险,并减少了抗生素的使用。例如,Gorin和同事在2022年的一项系统综述中发现,在3.7万多名接受会阴活检的患者中,败血症的发生率仅为0.05%5.
摩尔只做会阴活组织检查,而且往往只在病人活组织检查前给他们注射一剂抗生素,“但在回家时不带抗生素,在检查前也不带抗生素”,她说。“有相当大的研究表明,人们不使用抗生素,这似乎没有问题,但我们还没有在这一点上咬紧牙关。”重要的是,这项技术不会影响诊断性能——一些临床医生认为,它甚至可能在难以经直肠取样的前列腺区域捕获肿瘤。
经会阴活检正成为众多泌尿科医生的标准。Gorin通常在局部麻醉的情况下进行手术,而Ahmed在2017年初监督了整个西伦敦NHS信托医院向该技术的过渡。但并不是每个人都采用这种策略:Gorin估计只有大约10%的美国从业者在使用经会阴活检。
Rouvière也不是完全采用这种方法。他怀疑该技术是否能够进入更多的前列腺,他的团队仍在努力使患者更舒适地接受该手术。他说:“我们还没有找到一种只在局部麻醉下进行会阴活检的完美方法。”艾哈迈德也认为,让人们在这种疗法中感到舒适和放松需要付出相当大的努力,有些人最终会选择镇静或全身麻醉。这一过程也需要相当长的时间,需要额外的设备,包括专门的超声探头。Gorin认为这些费用可能是美国很少接受经会阴活检的部分原因。他说:“对于一个你拿不到很多钱但你做了很多的手术,这可能意味着对实践的巨大消耗。”
重新评估风险
即使有了这些技术进步,前列腺癌领域仍在努力解决一些基本问题。其中之一就是如何最好地进行和分析活组织检查,以最大限度地减少过度治疗,同时尽可能地防止癌症死亡。

更多内容来自《自然展望》
一方面,尚不清楚在核磁共振扫描后进行活组织检查的人是否应该进行完整的系统活组织检查,即从不同的部位收集12个组织核,还是只对扫描中标记的点进行有针对性的采样。Rouvière认为系统的活组织检查最终将不再使用,但他继续对核磁共振阳性或前列腺特异抗原- a水平高的人进行活检广泛应用于前列腺癌的生物标志物-以确保在诊断过程中没有任何遗漏。“这是一张安全网,”他说。获取更多的组织核也可以提供关于肿瘤侵袭性的更清晰的信息,这将指导治疗决策。
另一方面,一些研究人员提出了这样的问题:MRI对前列腺的更深层次观察是否也可能为过度治疗创造机会,因为它揭示了更多的中风险肿瘤,而这些肿瘤不一定会造成明显和当前的危险。Rouvière指出,尽管MRI可以明显改善前列腺癌的检测,并省去一些不必要的医疗程序,但没有明确的证据表明它可以提高患者的生存率。
但最终,过度治疗主要是临床医生遵循决策指南的结果。新的技术见解可能带来更多基于证据的策略,用于指定哪些肿瘤具有临床意义。例如,艾哈迈德指出,核磁共振扫描通常会发现一些肿瘤,这些肿瘤在历史上被认为是危险到需要医疗干预的程度。他说:“但现在人们担心,这些植物也懒惰或生长缓慢,因此可能受到积极监视。”“因此,主动监测越来越多地转移到中等风险群体,我认为这是一件好事。”

 研究人员接受了前列腺癌的挑战
研究人员接受了前列腺癌的挑战 前列腺癌:研究亮点
前列腺癌:研究亮点 如何提高前列腺癌的诊断水平
如何提高前列腺癌的诊断水平 转移性前列腺癌:寻求新的康复机会
转移性前列腺癌:寻求新的康复机会 PROTACs的破坏力可以治疗前列腺癌
PROTACs的破坏力可以治疗前列腺癌 免疫疗法最终能在前列腺癌中取得突破吗?
免疫疗法最终能在前列腺癌中取得突破吗? 前列腺癌要治疗精神,而不仅仅是身体
前列腺癌要治疗精神,而不仅仅是身体 前列腺癌的治疗会给心脏带来压力吗?
前列腺癌的治疗会给心脏带来压力吗? 让我们谈谈性:为LGBT+人群定制前列腺癌治疗
让我们谈谈性:为LGBT+人群定制前列腺癌治疗 种族主义和前列腺癌:一个多层次的问题
种族主义和前列腺癌:一个多层次的问题